
Traiter et faire face à la dépression
Traiter la dépression
La dépression présente un tableau clinique très complexe. Elle est encore trop souvent stigmatisée car perçue comme une preuve d’échec personnel et d’incompétence. De nos jours, la dépression peut être guérie, à condition d’être correctement traitée. Et pourtant, bien souvent les malades passent à côté de traitements efficaces et bien tolérés car leur dépression n’est pas dépistée ou sa sévérité sous-estimée. Même lorsque le diagnostic est posé, moins de la moitié des patients prend un traitement antidépressif systématique. Il existe plusieurs raisons à cela : soit le traitement prescrit n’est pas efficace, soit il n’est pas suivi ou abandonné par peur ou manque d’informations (prise d’antidépresseurs, par ex.), ou encore la psychothérapie proposée est refusée.
Tout traitement antidépressif doit avoir pour objectif la guérison complète pour permettre au patient de reprendre le cours de sa vie. Guérir d’une dépression demande du temps et de la patience.
Différentes associations professionnelles aussi bien nationales qu’internationales ont élaboré des directives de traitement basées sur les connaissances les plus récentes en matière d’options thérapeutiques. Elles décrivent non seulement différents algorithmes de traitement pour une prise en charge personnalisée, mais donnent également des indications en l’absence de réponse ou en cas de réponse insuffisante, sur la durée de traitement nécessaire et sur les thérapies préventives auprès des personnes présentant un risque élevé de rechute.
Le traitement de la dépression se déroule essentiellement en trois temps : le traitement en phase aiguë (6 à 12 premières semaines), le traitement d'entretien (4 à 9 mois) et la prévention des rechutes (au-delà d'un an). La description détaillée de ces trois phases se trouve dans le chapitre « Traitement médicamenteux ».
Psychothérapie
Tout traitement efficace de la dépression doit obligatoirement comprendre une psychothérapie. Celle-ci doit être adaptée au profil émotionnel du patient, avec pour objectif une gestion différente du stress, un autre regard sur l’estime de soi et sur l’assimilation des événements stressants. La thérapie cognitivo-comportementale (TCC)
et la thérapie interpersonnelle (TIP) sont les options psychothérapeutiques les mieux documentées à l’heure actuelle et dont l’efficacité est la mieux établie.
Les directives de traitement recommandent d’accompagner la psychothérapie par des antidépresseurs dans les dépressions modérées à sévères.
Nos pensées, nos émotions et nos actions interagissent sans cesse et se répercutent sur nos fonctions physiques
(par ex. rythme cardiaque/pouls).
Traitement médicamenteux – antidépresseurs
Tout comme celui de leurs prédécesseurs de première génération, le mode d’action des antidépresseurs modernes consiste à renforcer et à augmenter la concentration des neurotransmetteurs (substances messagères) que sont la sérotonine, la noradrénaline et la dopamine sur les points de contact entre les neurones (cellules nerveuses) au niveau cérébral. En effet, ces systèmes de neurotransmetteurs perdent leur équilibre au cours d’une dépression. Les antidépresseurs se différencient entre eux par la zone dans laquelle leur activité se déploie. Par conséquent, les antidépresseurs modernes présentent souvent des profils d'efficacité et d’effets secondaires différents qui peuvent être utilisés avantageusement en thérapie. Par exemple, certains antidépresseurs peuvent favoriser le sommeil ou soulager la douleur, ils peuvent également améliorer par les fonctions mentales (cognitives) altérées par la maladie telles que l'attention, la clarté mentale et la faculté d’exécution.
Contrairement à une idée reçue encore très répandue, il n'existe aucune preuve permettant de déterminer que les antidépresseurs créent une dépendance ni altération de la personnalité.
Le traitement se déroule en trois temps :
Traitement en phase aiguë – 6 à 12 premières semaines, environ
Malgré les efforts soutenus de la recherche, il n’est pas encore possible de définir avec précision quel antidépresseur sera le plus efficace pour un patient donné. Bien que les symptômes propres au patient et ses antécédents thérapeutiques peuvent donner des indications, près de 30% des malades répondent insuffisamment à un premier traitement. L’efficacité des antidépresseurs se déploie au fil des jours et des semaines. Mais si aucun changement, même timide, ne se manifeste au cours des deux premières semaines, le traitement doit être ajusté, soit en augmentant la dose, soit en passant à un autre médicament voire à plusieurs autres médicaments. L'objectif, qui consiste à faire disparaître les symptômes dans une large mesure, est atteint en phase aiguë chez 40 à 50% des patients. Il est donc crucial de poursuivre le traitement pour prévenir les rechutes et lutter contre tous les symptômes résiduels.
Traitement d'entretien pour éviter les rechutes – 4 à 9 mois après la disparition
des symptômes
Puisque les épisodes dépressifs durent généralement de 6 à 12 mois, le traitement doit être poursuivi pendant une durée au moins équivalente afin d’éviter les rechutes au cours de cette période critique. En cas d'arrêt prématuré du traitement (parce que l’on va de nouveau bien et que l’on pense pouvoir arrêter le traitement), près de 80% des patients font une rechute. Même après un traitement aigu réussi, certains symptômes résiduels persistent tels que les troubles du sommeil, les troubles cognitifs ou le manque d'énergie. Les symptômes résiduels augmentent le risque de rechute. La lutte contre les symptômes résiduels est donc le deuxième objectif majeur de la poursuite du traitement. Celui-ci doit se poursuivre avec le même antidépresseur à dose inchangée.
Prévention des rechutes
Si le patient est dépressif pour la première fois de sa vie ou si l'épisode en cours intervient des années après une dépression, l'antidépresseur peut être diminué progressivement avant d’être stoppé. Mais si les phases dépressives se cumulent ou si la dépression est très sévère, le traitement est poursuivi à titre prophylactique sans limite de temps afin d’éviter tout épisode ultérieur éventuel. Un tel traitement prophylactique est très efficace et empêche la survenue d'une nouvelle dépression dans 80% des cas.
L’illustration schématise les trois phases d’un traitement antidépresseur.
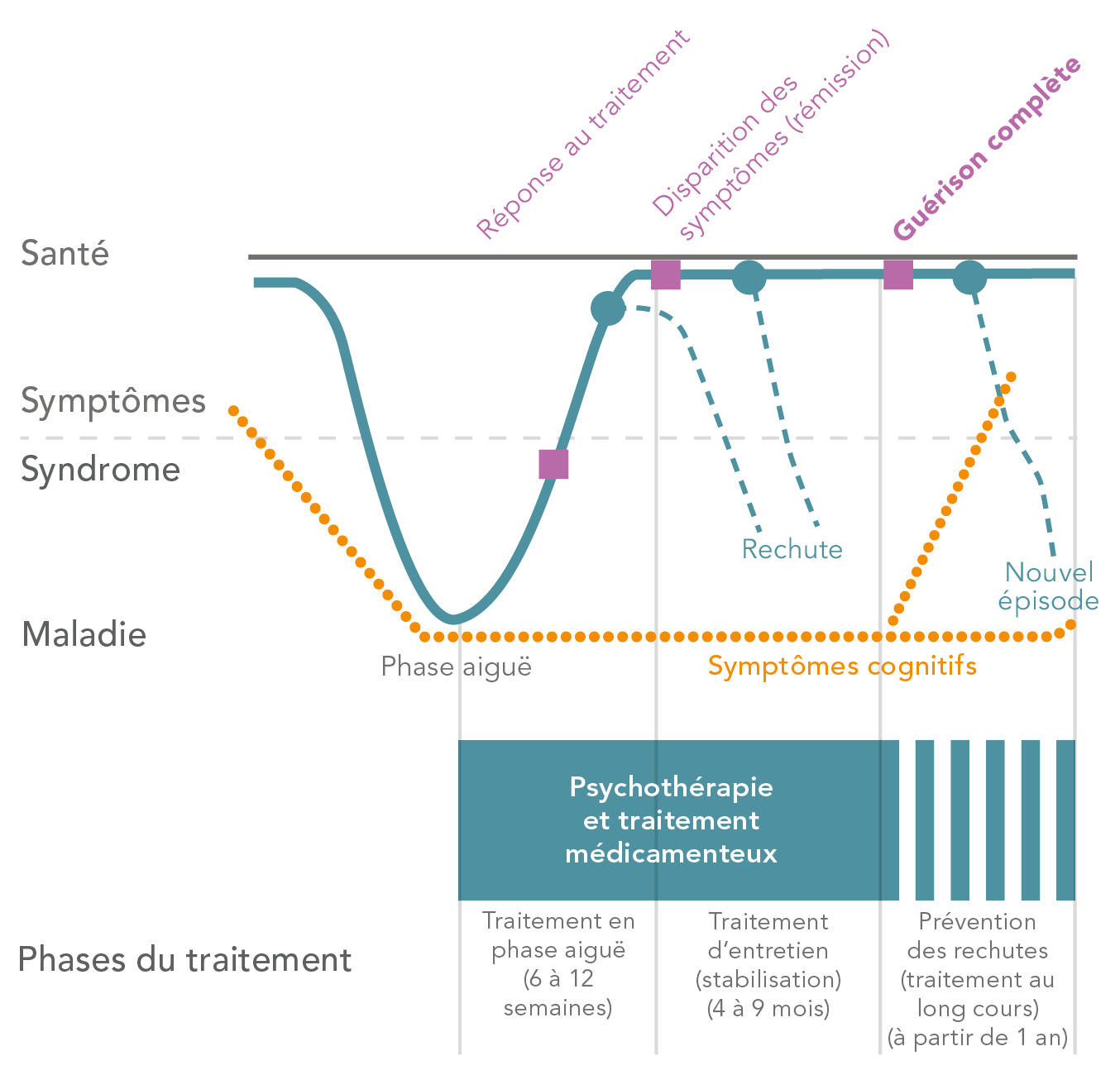
Les différentes phases d’un traitement réussi, qui prévient les rechutes.
Luminothérapie
Cette thérapie pratiquement sans effets secondaires s’est révélée très efficace, non seulement dans la dépression hivernale, mais aussi dans les autres formes de dépression. Elle consiste à s’exposer à une source de lumière vive (2’500 à 10’000 lux), tous les matins, durant 30 à 60 minutes. Il est possible de lire pendant ce temps. En règle générale, plus la luminothérapie matinale est effectuée précocement au cours de la maladie, meilleurs sont les résultats. En cas de dépression récurrente en automne et en hiver, ce traitement peut être appliqué en prévention.
Privation de sommeil
La privation de sommeil est bonne pour le moral. À première vue, cela semble surprenant puisque beaucoup de patients dépressifs souffrent de troubles du sommeil. Cependant,
la privation de sommeil même partielle, à partir de 1 h du matin, s’avère efficace dans le traitement de la dépression. Le coucher s’effectue à heure normale et le réveil a lieu vers
1 heure du matin. Il est important de ne pas se rendormir, ne serait-ce que quelques instants, pendant le reste de la nuit et tout le jour qui suit, au risque de perdre tous les effets bénéfiques du traitement sur le moral. Cette thérapie peut servir de relais jusqu’au moment où l’antidépresseur commence à faire effet. Elle est généralement pratiquée en groupe avec un encadrement médical, car elle est difficile à suivre tout seul.
Électroconvulsivothérapie (ECT)
L’ECT est indiquée dans la thérapie des dépressions réfractaires à tout traitement et des épisodes dépressifs graves – en général quand les autres méthodes thérapeutiques ont échoué ou n’ont pas été suffisamment efficaces. C’est une méthode réputée efficace avec peu d’effets secondaires et dont l’efficacité se fait rapidement sentir en général. Le principe thérapeutique repose sur une convulsion cérébrale déclenchée en douceur après une brève narcose et une détente musculaire. Pendant l’intervention, qui dure près d’une minute, le patient est mis sous surveillance anesthésiologique.
Autres
Parallèlement à ces formes de traitement, des mesures d'accompagnement personnalisées peuvent s’avérer très utiles pour améliorer de diverses manières la perception des sensations corporelles, comme par exemple le biofeedback, la relaxation musculaire progressive, la gestion du stress, le massage, l'acupuncture, le Tai Chi, etc.
Faire face à la dépression
Situation de crise
La Main Tendue : tél. 143
Les pensées morbides et les idées suicidaires constituent une urgence absolue.
Il est extrêmement important de suivre très rapidement un traitement médical prescrit par le médecin de famille ou un psychiatre. L'humeur dépressive se traite efficacement, ainsi que plus particulièrement les pensées suicidaires et les intentions de suicide. Il est donc très important d’encourager les personnes dépressives à consulter un médecin, à contacter un service psychosocial ou au moins à appeler anonymement un service de soutien psychologique par téléphone, la main tendue ou un centre d'intervention de crise. Les numéros de téléphone peuvent être demandés au médecin ou trouvés dans l'annuaire.
Conseils aux patients
Douze règles de base pendant le traitement d’une dépression
- Faites preuve de patience. La dépression s’installe généralement lentement et disparaît aussi progressivement, même avec un traitement. La thérapie nécessite du temps, mais cela en vaut la peine !
- Si vous avez besoin de médicaments, respectez scrupuleusement les prescriptions du médecin. Soyez patient, les effets sont rarement immédiats.
- Vous devez savoir qu’il n'existe aucune preuve permettant de déterminer que les antidépresseurs induisent une dépendance ou une altération de la personnalité.
- Il est important de communiquer à votre médecin, ouvertement et en toute confiance, tout changement de votre état, ainsi que les soucis, les craintes et les doutes que vous pourriez avoir dans le cadre du traitement.
- Signalez immédiatement tout effet secondaire désagréable. Les effets secondaires observés sont généralement bénins et apparaissent surtout en début de traitement.
- N’arrêtez pas les médicaments, même si vous vous sentez mieux. L’arrêt du traitement doit être soigneusement préparé.
- Planifiez avec précision chacune de vos journées la veille au soir (avec un planning horaire, par ex.). Prévoyez aussi des activités agréables.
- Fixez-vous de petits objectifs réalisables. Votre médecin ou votre thérapeute peut vous y aider.
- Tenez tous les jours un journal de vos humeurs. Votre médecin ou votre thérapeute peut vous montrer comment faire et discuter régulièrement avec vous de son contenu.
- Une fois réveillé, levez-vous rapidement, ne restez pas au lit. Lorsqu’on est dépressif, rester allongé ouvre la porte aux idées noires. Ce conseil n’est pas toujours facile à suivre. Si vous êtes dans ce cas, élaborez avec votre thérapeute des stratégies pour y arriver.
- Bougez : L’activité physique est un précieux antidépresseur et favorise la neurogenèse.
- Une fois que vous allez mieux, voyez avec votre médecin ou votre thérapeute comment diminuer les risques de rechute. Distinguez les signes avant-coureurs et établissez un plan de crise.
Signes avant-coureurs
Pour dépister et prévenir rapidement un nouvel épisode dépressif, il peut être utile d'identifier les signes avant-coureurs qui sont généralement les suivants :
- Tension
- Agitation
- Légère irritabilité
- Impatience
- Troubles du sommeil
- Difficultés à se lever le matin
- Grande fatigue, épuisement, sentiment de surmenage et de stress
- Perte d’appétit ou appétit anormal
- Sensibilité au bruit
- Pression au niveau de la poitrine, de la tête
- Mal-être physique général, maux de tête
- Pertes de mémoire
- Difficultés de concentration
- Apparence physique et soins corporels négligés
- Difficultés à prendre des décisions dans la vie quotidienne
- Baisse de performance au travail
- Repli sur soi
- Niveau d’activité en baisse
- Pas d’envies
- Moins de joie de vivre
- Angoisses
- Sentiment de vide intérieur, d’insensibilité
- Idées noires, obsessions
- Soucis quant à l’avenir
- Doutes et manque de confiance en soi
- Mal de vivre, pensées morbides
Les personnes dépressives auront tout intérêt à se joindre à un groupe de soutien pour échanger avec celles et ceux qui vivent les mêmes expériences. Si cela n'a pas déjà été prévu au moment de la prise en charge thérapeutique, il faut penser aux cours de gestion du stress, de planification du temps, de gestion de ses propres ressources, etc. afin de se prémunir contre tout surmenage à venir.
Conseils à l’entourage
Le changement de comportement d'un proche, d’un collègue de travail ou d’un ami qui tombe en dépression est souvent difficile à comprendre et l’on peut y réagir par de l’impatience et des reproches. Accompagner un proche à travers la maladie est sans nul doute une grande épreuve pour l’entourage. Votre partenaire ou votre ami peut vous paraître soudain distant, évasif et léthargique. Faites preuve de patience pendant cette période difficile.
Les sentiments d’impuissance, de tristesse, mais aussi de colère et de rage constituent des réactions normales et fréquentes lorsque l’on partage la vie d’une personne malade. La personne qui porte assistance au malade doit être autant ménagée que le malade lui-même. N’hésitez surtout pas, dans ces moments difficiles, à solliciter vous-même de l’aide !
Informez-vous en détail sur la maladie. C’est généralement possible dans le cadre d’un rendez-vous commun chez le médecin traitant ou le psychothérapeute. La personne dépressive est malade, elle n’est pas en mesure d’avoir « de la volonté ». Essayez de lui rappeler que la dépression est une maladie temporaire qui peut être soignée efficacement.
Une personne dépressive a souvent du mal à entamer ou à mener à bien une activité. Le simple fait de se lever, de faire sa toilette et de s’habiller ou encore d’effectuer de simples tâches ménagères peut lui paraître insurmontable. Les proches et les amis peuvent l’aider en l’encourageant en douceur à suivre un planning quotidien détaillé.
Du fait de leur maladie, les patients dépressifs éprouvent de grandes difficultés à prendre des décisions. Il ne faut donc pas les contraindre à prendre des décisions importantes qu’ils regretteront une fois guéris.
Un grand voyage ou un week-end wellness est généralement perçu comme un stress important et peut même aggraver la maladie.
Invitez la personne dépressive à faire preuve de patience. La dépression se traite et peut être guérie, mais il faut du temps pour qu’elle régresse. Encouragez la personne dépressive à suivre son traitement et à prendre régulièrement ses médicaments. Si nécessaire, prenez des initiatives et fixez les rendez-vous chez le médecin à sa place.
Lorsque leur état s’améliore, les personnes dépressives ont souvent du mal à continuer leur traitement. Vos encouragements sont alors les bienvenus. Même si ça va mieux, continuez à prodiguer votre aide pour prévenir toute rechute. Aidez votre proche à se présenter aux rendez-vous thérapeutiques ou de contrôle. Si nécessaire, motivez-le à prendre régulièrement ses médicaments pour éviter la réapparition de la maladie.
