
Was sind Depressionen?
Symptome und Diagnose
Alle Menschen durchlaufen Phasen mit guter und weniger guter Stimmung. Oft gibt es Gründe für eine schlechte Stimmung, z.B. durch einschneidende Lebensereignisse wie dem Verlust der Arbeit, Trauer oder durch Konflikte mit anderen Menschen. Von derartigen Stimmungstiefs erholt man sich in der Regel in absehbarer Frist. Manifestiert sich die schlechte Stimmung aber über Tage und Wochen und beginnt zunehmend, die Tagesaktivitäten, sozialen Beziehungen oder die Leistungsfähigkeit bei der Arbeit oder Freizeit zu beeinflussen, könnte sich eine Depression entwickeln.
Depression ist eine Krankheit, die den Menschen auf physischer und psychischer Ebene erfasst und damit in seinem ganzen Denken und Erleben. Es werden die Arbeitsfähigkeit, die familiären und sozialen Beziehungen und Kontakte beeinträchtigt. Das Verhalten der Betroffenen verändert sich.
Welches sind die Anzeichen für eine Depression?
Die Weltgesundheitsorganisation WHO hat Kriterien zusammengestellt, aufgrund derer eine Depression festgestellt (diagnostiziert) werden kann. Dafür müssen die depressiven Symptome für mindestens zwei Wochen vorherrschend sein.
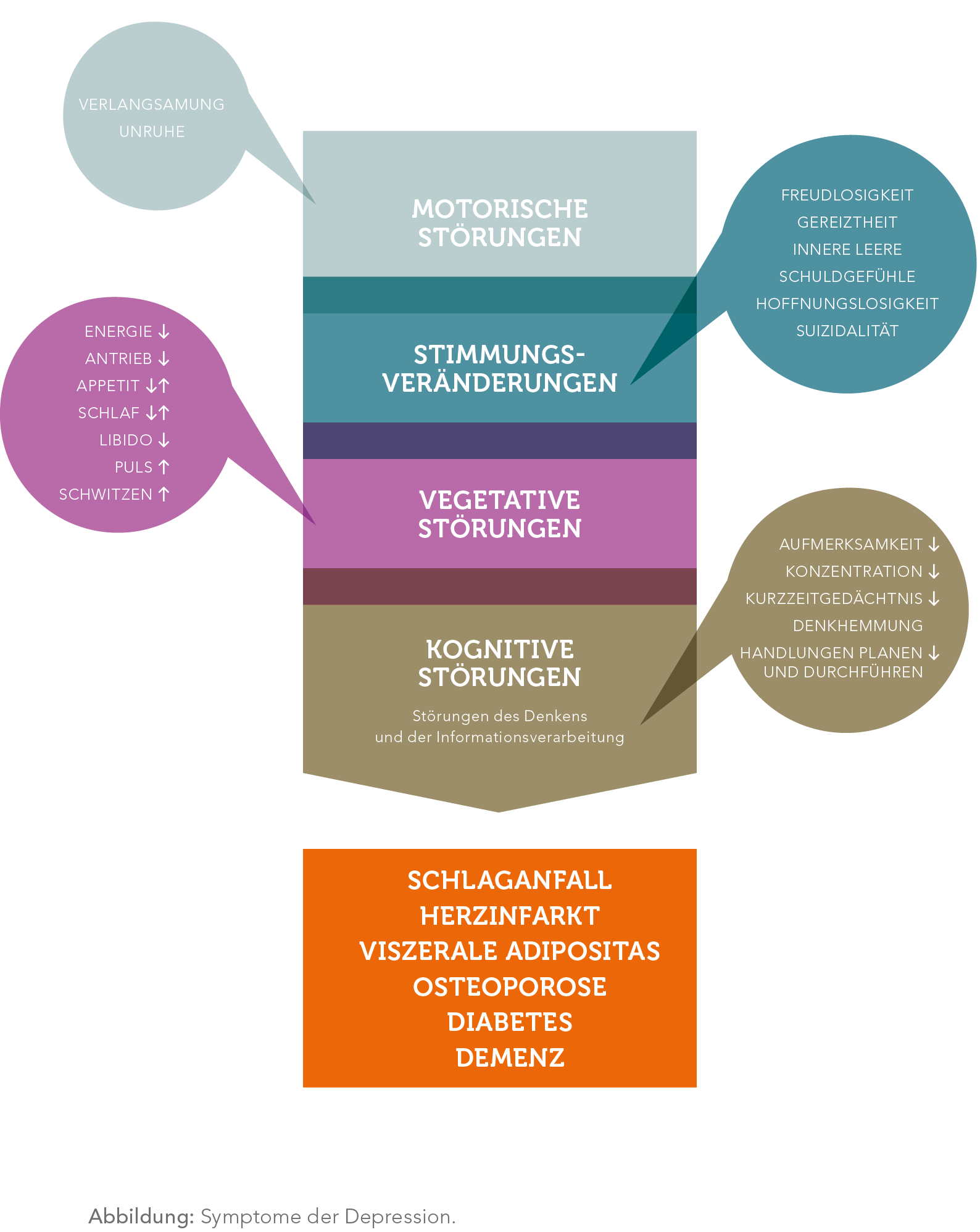
Die drei Hauptsymptome sind:
- Depressive Stimmung: Ich leide fast den ganzen Tag sowie fast jeden Wochentag unter gedrückter, depressiver Stimmung. Meine Stimmung ist dabei nicht von irgendwelchen bestimmten Umständen oder Ereignissen beeinflusst.
- Interessensverlust und Freudlosigkeit: Aktivitäten, die ich sonst gerne gemacht habe, machen mir nun keine Freude mehr bzw. interessieren mich nicht mehr.
- Antriebsmangel und erhöhte Ermüdbarkeit: Ich ermüde viel leichter als sonst und/oder meine Energie, mein Antrieb sind deutlich verringert.
Weitere Symptome:
- Verminderte Konzentration und Aufmerksamkeit: Ich kann mich schlecht konzentrieren oder ich habe Schwierigkeiten, mich zu entscheiden oder ich fühle mich unschlüssig, wie ich mich verhalten soll.
- Vermindertes Selbstwertgefühl und Selbstvertrauen: Mein übliches Selbstvertrauen/
Selbstwertgefühl ist weg. - Schuldgefühle und Gefühle der Wertlosigkeit: Ich mache mir Selbstvorwürfe bzw. habe Schuldgefühle, die reichlich übertrieben und unbegründet sind.
- Negative und pessimistische Zukunftsperspektiven: Ich fühle mich innerlich angespannt und verhalte mich ruhelos und getrieben. Ich fühle auch das Gegenteil davon: Ich bin körperlich verlangsamt und sehe die Zukunft schwarz.
- Suizidgedanken, erfolgte suizidale Handlungen: Ich beschäftige mich mit Gedanken über Tod oder Selbstmord.
- Schlafstörungen: Ich kann nicht mehr Einschlafen oder erwache nachts und liege lange wach, oder erwache frühmorgens. Ich fühle mich morgens nicht ausgeruht. Oft ist der Morgen die schlimmste Zeit am Tag.
- Appetitverlust und Gewichtsverlust: Ich habe keinen Appetit und keine Lust auf Essen – es schmeckt nicht mehr wie früher.
- Libidoverlust: Ich habe das Interesse an der Sexualität weitgehend verloren.
- Innere Unruhe oder Antriebsmangel: Ich fühle mich angetrieben, ruhelos und bin
nervös – oder das Gegenteil davon: ohne Antrieb und wie gelähmt.
Je mehr Symptome vorherrschen und je stärker ausgeprägt sie sind, desto schwerer wird die Depression eingeschätzt.
Die Zusammensetzung und Schwere der Symptome kann von Person zu Person sehr verschieden sein. Entsprechend individuell muss auch die Behandlung angepasst werden.
Wie häufig sind Depressionen?
Depressive Erkrankungen gehören zu den häufigsten psychischen Erkrankungen. In einem Jahr leiden ca. 7% der Bevölkerung an einer depressiven Störung.
Die Lebenszeitprävalenz von Depressionen beträgt ca. 17%. Dies bedeutet, dass 17% der Bevölkerung im Leben mindestens einmal eine depressive Störung erlebt. Frauen sind mit ca. 20% Lebenszeitprävalenz häufiger betroffen als Männer mit ca. 13%.
Die WHO schätzt, dass im Jahr 2030 Depression die Krankheit mit der grössten Gesamtbelastung sein wird, vor den Herz-Kreislauferkrankungen.
Wie lange dauert eine Depression?
Depressionen treten meist in Episoden auf, gefolgt von depressionsfreien Zeiten mit teilweiser oder völliger Symptomfreiheit. Eine depressive Episode dauert im Durchschnitt zwischen einem halben und einem Jahr, bis sich die Stimmung spontan normalisiert. Als Konsequenz davon sollte eine antidepressive Behandlung, auch nach einer guten Besserung der Symptome, bis zu einem Jahr andauern.
Die allermeisten Personen erleben mehrere depressive Episoden, die in unterschiedlich langen Zeitabständen auftreten können. Je mehr depressive Episoden jemand bereits erlebt hat, desto grösser wird das Risiko, eine weitere Episode zu erleben. Trotz diesem episodenhaften Verlauf spricht man bei Depressionen von einer chronischen Erkrankung.
Erscheinungsformen
Die Art und der Schweregrad der Symptome einer Depression können von Person zu Person sehr unterschiedlich ausgeprägt sein. Es gibt Depressionsformen, bei denen körperliche Beschwerden im Vordergrund stehen (maskierte Depression oder larvierte Depression) wie Kopfschmerzen, Rücken- und Nackenbeschwerden, Unterleibschmerzen, Verdauungsstörungen bis hin zu Herzbeschwerden. Oft wird bei den Betroffenen lange und erfolglos nach körperlichen Ursachen gesucht, bis der Verdacht auf eine damit verbundene Depression fällt.
Bei einer weiteren Unterform, der melancholischen Depression, sind ein ausgeprägtes Morgentief, Gewichtsverlust, Freudlosigkeit, Libido- und Interessensverlust charakteristisch.
Bei manchen Menschen kann sich die Depression auch ganz anders zeigen. Statt mit Niedergeschlagenheit oder Traurigkeit reagieren sie mit Gereiztheit, Aggressivität, Ärger oder erhöhtem Alkoholkonsum. Unter Umständen wird übermässig viel Sport getrieben. Die Betroffenen fühlen sich gestresst und ausgebrannt. Von dieser Art von Symptomen sind häufiger Männer betroffen (siehe auch «Männerdepression»).
Unipolare und Bipolare Verläufe
Treten ausschliesslich depressive Episoden auf, so spricht man von einer unipolaren Depression. Einige Patienten erleiden jedoch nicht nur depressive, sondern dazwischen auch manische Episoden oder Episoden, bei denen sowohl manische als auch depressive Symptome vorkommen (gemischte Episoden). Manische Episoden sind gekennzeichnet durch einen unbändigen Tatendrang, eine gehobene Stimmung, ein fehlendes Schlafbedürfnis, Grössenideen, die häufig in Kaufrausch oder Start von überambitionierten Geschäftsprojekten münden. In diesen Fällen spricht man von einer bipolaren affektiven Erkrankung oder bipolaren Depressionen.
Saisonale Depressionen (Winterdepression)
Dunkle und neblige Wintertage können die Stimmung verschlechtern. Bei einigen Personen kann dies zu einer sogenannten saisonalen Depression oder Winterdepression führen. Die Symptome der «Winterdepression» sind neben der depressiven Stimmung oft atypisch mit grösserem Schlafbedürfnis, Hunger nach Kohlehydraten und Gewichtszunahme. Ursache ist der jahreszeitlich verminderte Lichteinfall durch das Auge und allenfalls eine Verschiebung der zirkadianen Rhythmik (verschiedene Körperfunktionen wie z.B. Temperatur, Herzschlag, geistige Wachheit und andere unterliegen einem Tagesrhythmus, der u.a. durch Tageslicht gesteuert wird). Winterdepressionen treten in nordischen Gebieten mit kürzeren Wintertagen häufiger auf als in südlichen Ländern. Die Lichttherapie mit starken Lampen ist eine verbreitete Behandlung der Winterdepression.
Wochenbettdepression und Babyblues
Depressive Episoden nach der Entbindung (=postpartale Depression) treten bei rund
10–15% der Frauen auf und beginnen meist in der ersten oder zweiten Woche nach der Entbindung. Oftmals ist der Verlauf schleichend über Wochen bis Monate. Das Krankheitsbild ist von einer typischen depressiven Episode nicht zu unterscheiden. Die Postpartalphase ist durch ausgeprägte und rasche hormonelle Veränderungen charakterisiert. Während der ersten 48 Stunden nach der Entbindung kommt es zu einem deutlichen Abfall der Hormone Progesteron, Östrogen, Kortisol und Thyroxin. Weshalb diese hormonellen Veränderungen jedoch bei einigen Frauen zur Erkrankung führen, ist noch immer unklar.
Von der postpartalen Depression sind die viel häufigeren sogenannten «Heultage»
(auch «Baby Blues» genannt) abzugrenzen. Sie beginnen in der ersten Woche nach der Entbindung, in der Regel jedoch nicht vor dem dritten Tag und dauern nur wenige Stunden bis Tage. Sie treten bei ca. 50% der Wöchnerinnen auf.
Dysthymie
Dysthymie ist eine chronische Depressionsform mit gleicher Symptomatik wie bei einer depressiven Episode. Die Symptome sind aber weniger stark ausgeprägt, dafür dauern sie sehr lange an. Wenn sich dieser schleichende depressive Zustand über mehr als zwei Jahre erstreckt, spricht man von einer Dysthymie.
Männerdepression
Hinter einer Männerdepression liegt nichts anderes als eine «normale Depression», die sich einfach anders äussert – eben «männlich-aggressiv» nicht «weiblich-traurig». Solche eher bei Männern auftretende Symptome können Gereiztheit, Aggressivität, erhöhtes Risiko- und Suchtverhalten wie beispielsweise ein gesteigerter Alkoholkonsum, übermässiger und gefährlicher Sport oder riskantes Verhalten im Strassenverkehr sein. Auch ein sozialer Rückzug und mangelnde Inanspruchnahme von Hilfsmöglichkeiten oder fehlendes Aufsuchen ärztlicher Hilfe sind bei Männern häufiger.
Depression im Alter
Bei einem Erkrankungsalter über 65 Jahre spricht man generell von einer «Altersdepression», obwohl die grossen Unterschiede im Alterungsprozess von Person zu Person keine solche Altersgrenze rechtfertigen würden. Insgesamt treten depressive Erkrankungen im höheren Lebensalter nicht häufiger auf. Es gibt sogar zunehmend Hinweise, dass sie im Alter zwischen 65 und 75 Jahren etwas seltener auftreten. Zu beachten gilt aber, dass bei Patienten im höheren Lebensalter eine Depression übersehen und damit oft auch lange nicht behandelt werden kann. Ältere Patienten tendieren eher dazu, depressive Symptome zu verschweigen und klagen vermehrt über körperliche Erkrankungen. Unklare Schmerzen können oftmals Ausdruck einer zugrundeliegenden Depression sein. Eine Altersdepression kann auch im Rahmen einer Mangel- und Fehlernährung oder durch unzureichende Flüssigkeitsaufnahme entstehen oder begünstigt werden. Einschneidende Lebensereignisse, Verlust von Angehörigen oder Freunden, schwere Erkrankungen oder finanzielle Probleme gewinnen im Alter als Risiken von Depressionen an Bedeutung.
Insbesondere auch bei älteren Personen ist ein aktiver Lebensstil mit regelmässiger körperlicher Aktivität, ausgewogener Nahrung, genügend Flüssigkeit und ein gutes soziales Netzwerk ein Schutz vor depressiven Störungen. Nicht ausreichend behandelte und bleibende kognitive Störungen sind gerade im fortgeschrittenen Lebensalter ein Risikofaktor für das spätere Auftreten einer Demenz – daher ist ihre Therapie besonders wichtig. Kognitive Störungen im Rahmen einer Altersdepression sind für den Arzt oft nicht einfach von einer beginnenden Demenz zu unterscheiden.
Depression bei Kindern und Jugendlichen
Auch bei Kindern und Jugendlichen sind depressive Störungen weit verbreitet. Zwischen drei und zehn Prozent der Jugendlichen im Alter von 12 bis 17 Jahren sind von Depressionen betroffen. Zudem haben verschiedene Angststörungen wie die soziale Angst oder Zwangsstörungen ihren Beginn oft im Jugendalter. Werden diese Angststörungen nicht adäquat behandelt, erhöht sich das Risiko, in der Folge auch an einer Depression zu erkranken. Bei Kindern unter 12 Jahren liegt die Häufigkeit von depressiven Störungen zwischen 0.3 und 2.5%. Wie in allen Altersgruppen, aber besonders auch im Kindes- und Jugendalter, werden Depressionen oft nicht rechtzeitig erkannt und damit auch nicht behandelt.
Ist Burnout eine Depression?
Das Burnout-Syndrom wurde in den 70er Jahren erstmals beschrieben als ein psychischer Erschöpfungszustand bei Personen, die chronisch unter starker beruflicher Belastung stehen. Die Symptome sind emotionale Erschöpfung, Depersonalisierung (Gleichgültigkeit bis zu zynischem Verhalten) und eine reduzierte Leistungsfähigkeit. Im Fokus standen hoch engagierte Personen in Berufen mit vielen Sozialkontakten wie Pflegende, Ärzte, Lehrer etc. Burnout ist mittlerweile ein weit bekanntes und diskutiertes Phänomen, das in der zunehmend stressiger und kurzlebiger werdenden Berufswelt in aller Munde ist. Es ist keine eigentliche medizinische Diagnose, sondern als berufliches Stresskonzept zu verstehen. Das Burnout-Syndrom kann sich bis zu einer schweren Erschöpfungs-Depression entwickeln.
Oft bestehen diffuse körperliche Beschwerden wie verstärktes Schwitzen, Schwindel, Kopfschmerzen, Magen-Darm-Probleme und Muskelschmerzen sowie sehr oft auch Schlafprobleme. Steigende Erwartungen an die Arbeitnehmer, stark zunehmender Druck am Arbeitsplatz und mangelnde Anerkennung haben zu einer Zunahme von Burnout geführt. Die im Zeitalter der Globalisierung veränderten Arbeitsbedingungen, wie beispielsweise eine ständige Verfügbarkeit über E-Mail, Handy oder Smartphone, stellen neue Anforderungen an die psychische Gesundheit und den richtigen Umgang mit beruflichen Belastungen.
